
『緩和ケア』とは

『緩和ケア』とは
緩和ケアと聞くとどのようなイメージを抱きますか。
「死ぬところ、死ぬまでいるところ」「もう終わり、看取りだけ」「入院したら家には帰れない」「絶望の場所」「苦しみ続ける場所」という暗いイメージかもしれません。本当にそうでしょうか?
WHO(世界保健機構)は、緩和ケアを以下の様に定義しています。
「緩和ケアとは、生命を脅かす病に関連する問題に直面している患者とその家族の痛み、その他の身体的、社会的、スピリチュアル的な問題を早期に同定し、適切に評価し対応することを通して、苦痛(suffering)を予防し緩和することにより、患者と家族のQOL(Quality of Life)を改善する取り組みである。」
つまり、「がんなどの患者と家族に対し、身体的・精神的・社会的・スピリチュアルな痛みを和らげ、最期の瞬間まで本人らしく尊厳を持って過ごせるよう支援する医療」と言えます。
がんには4つの痛みがあるとされています。
これらを包括したものを全人的苦痛(Total Pain)と呼びます。
つまり、ありとあらゆることががんに関係した痛みとなるのです。

現代の日本では、2人に1人ががんになり、3人に1人ががんで亡くなる時代と言われています。また、高齢者に限らず、20-50代でがんに罹患する方も増えてきています。がんの治療は早期発見・早期治療に尽きます。しかし上述の通り、全ての方が早期発見・早期治療によりがんを根治できるわけではありません。がん治療の原則は外科手術による病変の切除です(血液がんを除く)。がんの浸潤や播種の状況によっては切除不能であったり、転移がある場合には手術適応とならないこともあります。その場合、抗悪性腫瘍薬・分子標的薬・免疫チェックポイント阻害薬などによるがん薬物療法(いわゆる抗がん剤)や放射線照射を併用します。しかし、残念なことに治療の甲斐なく、がんで亡くなってしまう方がいるのが現実です。
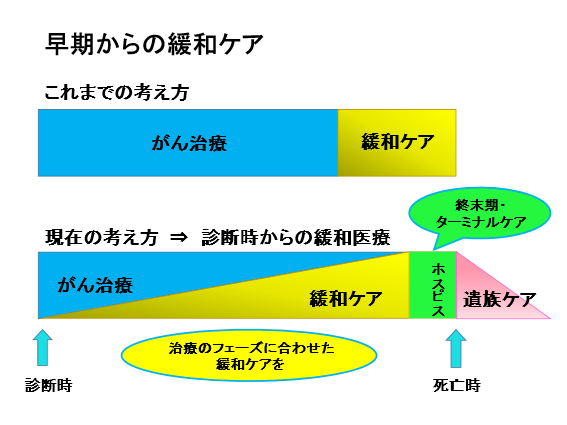
これまで緩和ケアの概念は、「がん治療ができない人の看取りの医療」と考えられてきました。医療者だけでなく、患者さん・社会にもそう広く浸透し、その考えはいまだに残っていますが、最近は「早期からの緩和ケア」という概念が広がってきています。
がんと診断されたときから悩みや葛藤、後悔などが生じます。例えば、結婚・子育てなどライフイベントにまつわる悩み、仕事の継続や経済的不安についての悩みなど。身体の痛み以外にも多くの苦悩を与えるのががんです。これらは早期から介入することが必要です。また、がんそのものによって生じる痛みをはじめとした様々な苦痛、がん治療(外科手術・がん薬物療法・放射線治療など)に伴う苦痛症状を、薬剤を中心に緩和することも患者さんのQOL向上に寄与します。
私は2026年3月をもちまして昭和医科大学江東豊洲病院 消化器センター(消化器外科)を退職し、これまでの消化器外科医としての経験と、緩和ケア医として培ってきた診療経験を統合し、緩和ケアに特化したクリニック診療を本格的に進めていく所存です。
私が大切にしている緩和ケアの柱は以下の3点です。
早期・がん治療期から、がん終末期・看取り期まで、途切れることなく支える緩和ケア
専門医不在の地域・遠隔地でも、専門的緩和ケアを受けられる体制づくり
外来と訪問診療の双方で、治療期から終末期・看取り期まで一貫して支える緩和ケア。シームレスとボーダレスな緩和ケアを叶える根幹となります。
2015年の緩和ケア国内留学から帰局後、大学では消化器外科外来と並行して緩和ケア外来を開設し、診療を続けてまいりました。消化器がんに対する根治手術、根治が望めない方への緩和手術、また良・悪性に関係なく時間を問わない緊急手術とその後の周術期管理、これらを急性期医療の要である大学病院の外科医として、がん治療と救命手術に心血を注いで参りました。多くの方の命を救い、がんの5年生存率を乗り越えていかれる方もたくさんおりますが、残念ながら救えなかった方も多く存在しております。
その中で緩和ケアを必要とするがん患者さんのために、2019年に昭和医科大学江東豊洲病院に緩和ケアチームを発足させ、全スタッフ兼任ながらチーム運営にも携わってまいりました。
ここ数年は外科外来でも多くの緩和ケア患者さんを診療し、早期からの緩和ケア、治療期の症状緩和、療養の場の決定支援、在宅や緩和ケア病棟へ移る直前までの外来緩和ケア、そしてACP・意思決定支援にも力を注いでまいりました。
在宅・施設へ移られる患者さんにつきまして、これまでは大学病院から地域へ患者さんを送り出す立場でしたが、今後は自らが専門的緩和ケアを提供する訪問診療の受け皿となり、地域での切れ目のないがん緩和医療を支えていきたいと考えております。
がん患者さんが治療期・移行期・終末期・看取り期のどのフェーズにあっても、安心して専門的な緩和医療につながれる体制をつくることが、私の臨床医としての強い願いです。
外科と緩和ケアの両方に携わってきた立場から、地域の枠を超えて切れ目のない支援体制を築きあげ、日本の緩和医療の未来をより良いものにしていくためにも、一人でも多くのがん患者さんの生きる力になれるように邁進して参ります。